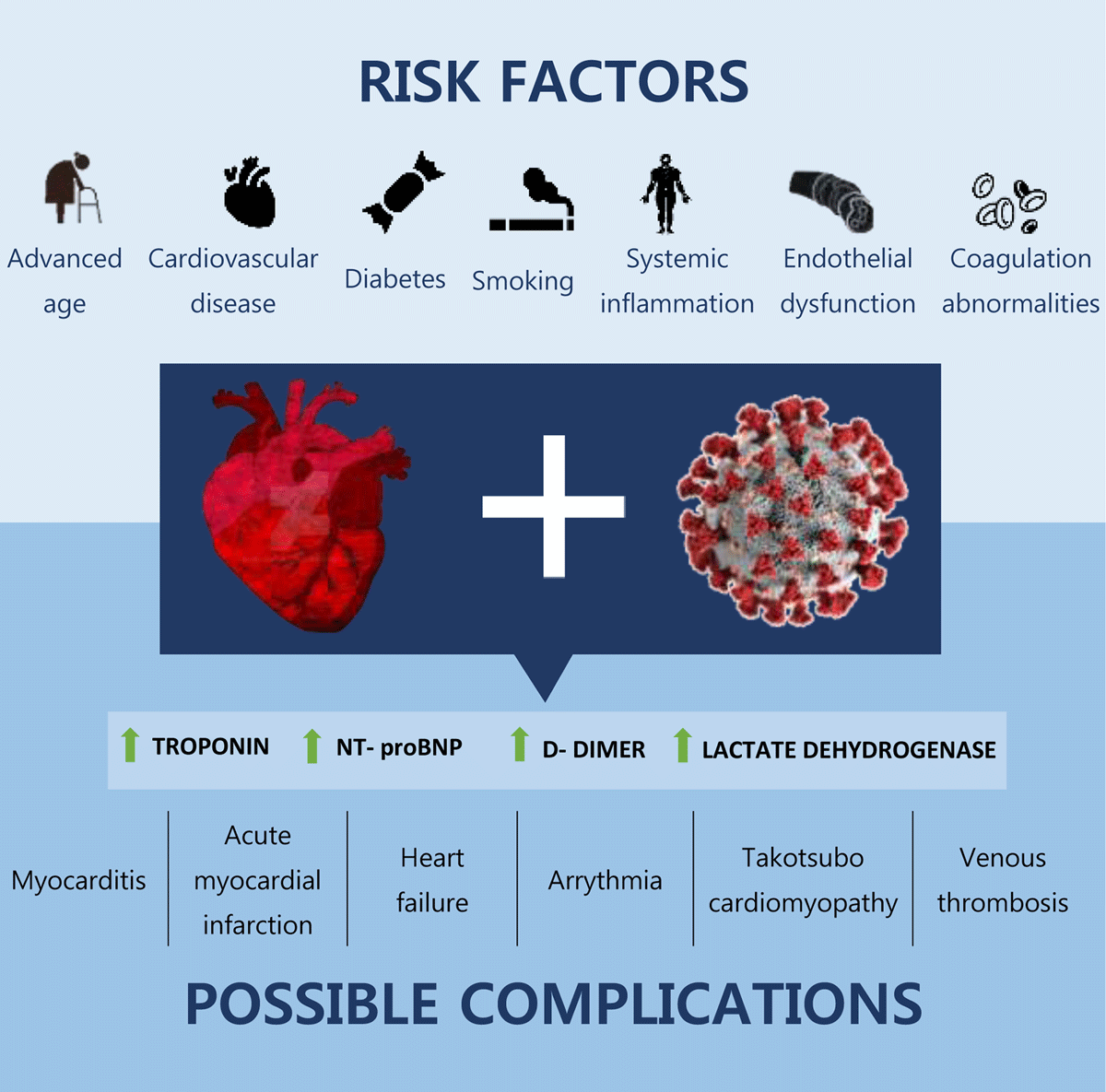
As doenças cardiovasculares são normalmente associadas à idade avançada; no entanto, está se tornando cada vez mais comum que indivíduos na faixa dos 30 anos apresentem condições como infarto do miocárdio (ataque cardíaco) e insuficiência cardíaca. Essa tendência alarmante destaca a importância de entender as causas, os sintomas e as possíveis complicações dessas doenças em adultos jovens.
Uma das principais causas de infarto e insuficiência cardíaca em pessoas com 30 anos de idade são os fatores de estilo de vida. A dieta inadequada, a falta de exercícios e os hábitos não saudáveis, como o fumo e o consumo excessivo de álcool, contribuem significativamente para o desenvolvimento de doenças cardiovasculares. Esses fatores de risco podem levar ao acúmulo de placas nas artérias, causando bloqueios e restringindo o fluxo sanguíneo para o coração.
Os sintomas de infarto e insuficiência cardíaca em adultos jovens podem se manifestar de forma diferente em comparação com indivíduos mais velhos. Os pacientes mais jovens podem apresentar sintomas atípicos, como fadiga inexplicável, falta de ar durante a atividade física e desconforto no peito que é confundido com indigestão ou dor muscular. Como resultado, esses sintomas geralmente são ignorados ou descartados, atrasando o diagnóstico e o tratamento adequado.
As complicações decorrentes do infarto e da insuficiência cardíaca em pessoas de 30 anos podem ter efeitos duradouros na saúde geral e na qualidade de vida. Isso pode incluir o desenvolvimento de doenças cardíacas crônicas, aumento do risco de futuros eventos cardiovasculares, redução das capacidades físicas e impacto psicológico, como ansiedade e depressão.
É fundamental que os profissionais médicos e as pessoas reconheçam o risco potencial de infarto e insuficiência cardíaca em adultos jovens. A prevenção, a detecção precoce e o gerenciamento dos fatores de risco por meio de mudanças no estilo de vida são essenciais para reduzir o ônus das doenças cardiovasculares nessa faixa etária. Com a conscientização, a educação e a implementação de medidas preventivas adequadas, é possível melhorar os resultados e promover a saúde do coração entre os jovens de 30 anos.
Sobre o músculo cardíaco
O músculo cardíaco, também conhecido como músculo cardíaco, é um tipo especializado de músculo que forma as paredes do coração. Ele é responsável pela contração e relaxamento do coração, permitindo que ele bombeie sangue para todo o corpo.
O músculo cardíaco difere de outros tipos de músculos de várias maneiras. Em primeiro lugar, ele tem uma estrutura exclusiva que lhe permite contrair e relaxar continuamente sem se cansar. Isso é essencial para que o coração desempenhe sua função vital de bombear sangue durante toda a vida.
O músculo cardíaco é composto de células individuais chamadas cardiomiócitos. Essas células são interconectadas por junções especializadas chamadas discos intercalados, que permitem a contração coordenada de todo o músculo cardíaco. Essa contração sincronizada garante o bombeamento eficiente do sangue e mantém o ritmo dos batimentos cardíacos.
Função do músculo cardíaco
A principal função do músculo cardíaco é bombear sangue oxigenado para todas as partes do corpo e sangue desoxigenado para os pulmões. Essa circulação contínua de sangue é fundamental para fornecer oxigênio e nutrientes aos nossos órgãos e tecidos e remover os resíduos.
Para conseguir isso, o músculo cardíaco passa por uma série coordenada de contrações e relaxamentos, conhecida como ciclo cardíaco. Durante cada ciclo, o músculo cardíaco se contrai (sístole) para bombear o sangue para fora do coração e relaxa (diástole) para permitir que as câmaras do coração se encham novamente de sangue.
Importância de manter um músculo cardíaco saudável
Um músculo cardíaco saudável é essencial para a saúde cardiovascular geral. Exercícios regulares, uma dieta balanceada e escolhas de estilo de vida, como evitar o fumo e o consumo excessivo de álcool, podem ajudar a manter e melhorar a saúde do músculo cardíaco.
Entretanto, certas condições podem afetar o músculo cardíaco, levando a complicações como infarto e insuficiência cardíaca. O infarto ocorre quando há um bloqueio nos vasos sanguíneos que suprem o músculo cardíaco, levando à morte da parte afetada do músculo. A insuficiência cardíaca, por outro lado, ocorre quando o músculo cardíaco não consegue bombear o sangue de forma eficaz, levando a sintomas como falta de ar, fadiga e retenção de líquidos.
Em conclusão, o músculo cardíaco desempenha um papel fundamental na manutenção da circulação do sangue em todo o corpo. Compreender sua estrutura, função e a importância de sua saúde é essencial para prevenir e controlar as condições que podem afetar o músculo cardíaco, como infarto e insuficiência cardíaca.
Sintomas de um ataque cardíaco
Um ataque cardíaco, ou infarto do miocárdio, ocorre quando o fluxo sanguíneo para o músculo cardíaco é bloqueado por um período de tempo, levando a danos ou à morte do tecido cardíaco. Reconhecer os sintomas de um infarto do miocárdio é fundamental para buscar atendimento médico imediato e, possivelmente, evitar complicações adicionais.
Sintomas comuns
Embora os sintomas possam variar de pessoa para pessoa, há sinais comuns de um ataque cardíaco que não devem ser ignorados:
- Dor ou desconforto no peito: Geralmente é uma dor no peito central ou do lado esquerdo que pode se irradiar para os braços, a mandíbula ou as costas. Geralmente é descrita como uma sensação de esmagamento, aperto ou peso.
- Falta de ar: Dificuldade para respirar ou sensação de falta de ar, mesmo em repouso ou com esforço mínimo, pode ser um sintoma de ataque cardíaco.
- Náusea e vômito: Algumas pessoas podem apresentar sintomas digestivos, como náuseas ou vômitos, durante um ataque cardíaco.
- Vertigem ou tontura: A sensação de tontura ou desmaio pode ser resultado da diminuição do fluxo sanguíneo para o cérebro durante um ataque cardíaco.
Sintomas menos comuns
Além dos sintomas típicos, um ataque cardíaco também pode causar sinais menos comuns que não devem ser ignorados:
- Fadiga inexplicável: Sentir-se extremamente cansado ou ter uma diminuição repentina nos níveis de energia pode ser um sintoma de ataque cardíaco.
- Sudorese: Suor excessivo, geralmente descrito como suor frio ou pegajoso, pode ocorrer durante um ataque cardíaco.
- Indigestão ou azia: Algumas pessoas podem confundir os sintomas de um ataque cardíaco com indigestão ou azia, sentindo desconforto ou dor na parte superior do abdômen.
- Dor incomum em outras áreas: Dor no pescoço, na mandíbula, nos ombros, nos braços (especialmente no braço esquerdo) ou nas costas também pode ser um sinal de ataque cardíaco.
Se você ou alguém ao seu redor apresentar qualquer um desses sintomas, é importante procurar assistência médica de emergência imediatamente. Agir rapidamente pode salvar vidas.
Complicações
O infarto e a insuficiência cardíaca em pessoas de 30 anos podem levar a várias complicações.
1. Arritmias: O tecido cardíaco danificado pode interromper os sinais elétricos que regulam os batimentos cardíacos, levando a ritmos cardíacos anormais, também conhecidos como arritmias. Em alguns casos, elas podem ser fatais e exigir intervenção médica.
2. Edema pulmonar: em casos de insuficiência cardíaca grave, pode haver acúmulo de líquido nos pulmões, resultando em uma condição chamada edema pulmonar. Isso pode causar falta de ar, tosse e até insuficiência respiratória se não for tratado.
3. Danos aos rins: A diminuição do fluxo sanguíneo para os rins pode resultar em lesão renal ou até mesmo insuficiência renal. Isso pode complicar ainda mais o quadro clínico e exigir tratamento adicional.
4. Tromboembolismo: a insuficiência cardíaca pode predispor os indivíduos à formação de coágulos sanguíneos, que podem se deslocar para outras partes do corpo e causar complicações graves, como derrame ou embolia pulmonar.
5. Choque cardiogênico: em casos graves de insuficiência cardíaca, o coração pode não conseguir bombear sangue suficiente para atender às necessidades do corpo. Isso pode resultar em choque cardiogênico, uma condição com risco de morte caracterizada por pressão arterial baixa e perfusão inadequada dos órgãos.
6. Edema periférico: Devido à diminuição do fluxo sanguíneo e ao aumento da pressão nas veias, os indivíduos com insuficiência cardíaca podem desenvolver edema periférico, ou seja, inchaço nas pernas, tornozelos e pés. Isso pode ser desconfortável e restringir a mobilidade.
Sobre arritmias
As arritmias referem-se a ritmos cardíacos anormais ou batimentos cardíacos irregulares. Esses distúrbios de ritmo podem ocorrer nas câmaras superiores do coração (átrios) ou nas câmaras inferiores (ventrículos). Eles também podem se manifestar como batimentos cardíacos rápidos (taquicardia) ou lentos (bradicardia).
Há várias causas de arritmias, incluindo doenças cardíacas, desequilíbrios eletrolíticos, abuso de drogas, estresse e certos medicamentos. Em alguns casos, as arritmias podem ocorrer sem nenhuma doença cardíaca subjacente, conhecidas como arritmias idiopáticas.
Os sintomas das arritmias podem variar de acordo com o tipo e a gravidade da condição. Alguns indivíduos podem não apresentar nenhum sintoma, enquanto outros podem relatar palpitações, tontura, falta de ar ou dor no peito. Arritmias graves podem até levar à perda de consciência ou à parada cardíaca súbita.
| Tipo de arritmia | Descrição |
|---|---|
| Fibrilação atrial | Os átrios tremem em vez de se contraírem normalmente, levando a um batimento cardíaco irregular e rápido. |
| Taquicardia ventricular | Um distúrbio de ritmo rápido e potencialmente fatal originado nos ventrículos. |
| Bradicardia | Um batimento cardíaco lento que pode ser causado por um mau funcionamento do nó sinusal ou por outros fatores. |
As complicações das arritmias podem ser graves e até mesmo fatais. Se não forem tratadas, as arritmias podem levar a acidente vascular cerebral, insuficiência cardíaca ou parada cardíaca. É essencial diagnosticar e tratar as arritmias prontamente para evitar essas complicações.
Os tratamentos para arritmias podem incluir modificações no estilo de vida, medicamentos, cardioversão elétrica, ablação por cateter ou implantação de um marcapasso ou desfibrilador, dependendo do tipo e da gravidade da arritmia.
Se você suspeitar que tem uma arritmia ou estiver apresentando sintomas, é importante consultar um profissional de saúde para obter o diagnóstico e o tratamento adequados.
Insuficiência cardíaca crônica
A insuficiência cardíaca crônica é uma condição em que o coração não consegue bombear sangue suficiente para atender às necessidades do corpo. É uma condição progressiva que geralmente se desenvolve após um evento cardíaco agudo, como um ataque cardíaco ou infarto do miocárdio. A insuficiência cardíaca crônica também pode ser causada por outros fatores, como pressão alta, doença da válvula cardíaca ou histórico de doença cardíaca.
Os sintomas comuns da insuficiência cardíaca crônica incluem falta de ar, fadiga e inchaço nas extremidades inferiores. À medida que a condição se agrava, os indivíduos também podem ter dificuldade para respirar quando estão deitados, tosse persistente e ganho de peso devido à retenção de líquidos.
As complicações associadas à insuficiência cardíaca crônica podem ser graves e ameaçar a vida. Uma das principais complicações é o edema pulmonar, que ocorre quando há acúmulo de líquido nos pulmões, dificultando a respiração. A insuficiência cardíaca crônica também pode causar danos aos rins, disfunção hepática e aumento do risco de derrame.
O tratamento da insuficiência cardíaca crônica geralmente se concentra no controle dos sintomas, na melhora da função cardíaca e na prevenção de danos adicionais. Geralmente, são recomendadas mudanças no estilo de vida, como manter uma dieta saudável, praticar exercícios regularmente e evitar o fumo e o consumo excessivo de álcool. Também podem ser prescritos medicamentos para ajudar a aliviar os sintomas e melhorar a função cardíaca.
Em alguns casos, os indivíduos com insuficiência cardíaca crônica podem precisar de tratamentos mais invasivos, como a terapia de ressincronização cardíaca ou um dispositivo de assistência ventricular esquerda. Em casos graves, o transplante cardíaco pode ser considerado.
| Causas | Sintomas | Complicações |
|---|---|---|
| Eventos cardíacos agudos (ataque cardíaco) | Falta de ar | Edema pulmonar |
| Pressão arterial alta | Fadiga | Danos aos rins |
| Doença da válvula cardíaca | Inchaço nas extremidades inferiores | Disfunção hepática |
| Histórico de doença cardíaca | Dificuldade de respirar quando deitado | Aumento do risco de derrame |
Endocardite e pericardite
A endocardite é uma infecção do revestimento interno das câmaras e válvulas cardíacas. Geralmente é causada por bactérias ou fungos que entram na corrente sanguínea e se instalam no coração. Essa condição pode levar a complicações graves, como danos às válvulas cardíacas e a formação de abscessos.
A pericardite é uma inflamação do pericárdio, o saco fino que envolve o coração. Ela pode ser causada por infecções virais ou bacterianas, distúrbios autoimunes ou como resposta a um ataque cardíaco. Os sintomas da pericardite incluem dor no peito, febre e um som de fricção ou rangido no peito.
Tanto a endocardite quanto a pericardite são condições graves que exigem atenção médica imediata. Se não forem tratadas, podem levar a complicações como insuficiência cardíaca, sepse ou até mesmo à morte. O diagnóstico geralmente é feito por meio de exame físico, exames de sangue e exames de imagem, como a ecocardiografia.
O tratamento da endocardite geralmente envolve uma combinação de antibióticos para eliminar a infecção e cirurgia para reparar ou substituir as válvulas cardíacas danificadas. A pericardite pode ser tratada com repouso, analgésicos e medicamentos anti-inflamatórios. Em alguns casos, pode ser necessária a drenagem do fluido do pericárdio.
A prevenção da endocardite e da pericardite envolve a prática de uma boa higiene bucal, o tratamento imediato de infecções e a tomada de precauções ao se submeter a procedimentos médicos invasivos. É importante manter um estilo de vida saudável, incluindo exercícios regulares e uma dieta balanceada, para reduzir o risco dessas doenças.
Em conclusão, a endocardite e a pericardite são doenças graves que podem causar complicações significativas se não forem tratadas. O diagnóstico precoce e o tratamento imediato são essenciais para uma recuperação bem-sucedida.
Como diagnosticar uma doença cardíaca?
O diagnóstico de doenças cardíacas envolve uma combinação de histórico médico, exame físico e vários testes. A primeira etapa do processo de diagnóstico é discutir os sintomas e o histórico médico do paciente com um profissional de saúde.
Durante o exame físico, o profissional de saúde ouvirá o coração do paciente usando um estetoscópio para detectar quaisquer sons ou sopros anormais. Ele também pode verificar a pressão arterial do paciente e examinar outros sinais de doença cardíaca, como acúmulo de líquido nas pernas ou nas veias do pescoço.
Após a avaliação inicial, vários testes podem ser realizados para avaliar melhor o coração. Esses exames incluem:
- Eletrocardiograma (ECG) : Esse exame registra a atividade elétrica do coração e pode ajudar a detectar ritmos anormais ou sinais de um ataque cardíaco anterior.
- Ecocardiograma : É um exame de ultrassom que fornece imagens detalhadas da estrutura e da função do coração, permitindo que os médicos avaliem a capacidade de bombeamento do coração e identifiquem quaisquer anormalidades.
- Teste de estresse: Esse teste envolve o monitoramento do coração enquanto o paciente se exercita em uma esteira ou bicicleta ergométrica. Ele ajuda a avaliar como o coração responde à atividade física e pode detectar sinais de redução do fluxo sanguíneo para o coração.
- Cateterismo cardíaco: nesse procedimento, um tubo fino chamado cateter é inserido em um vaso sanguíneo e guiado até o coração. O corante de contraste é injetado, permitindo que os médicos visualizem quaisquer bloqueios ou estreitamentos das artérias coronárias.
- Exames de sangue: Os exames de sangue podem fornecer informações sobre vários fatores associados a doenças cardíacas, como níveis de colesterol, marcadores de inflamação e enzimas cardíacas que indicam danos ao músculo cardíaco.
Com base nos resultados desses exames, um profissional de saúde pode diagnosticar a presença e a gravidade da doença cardíaca. Essas informações são essenciais para o desenvolvimento de um plano de tratamento adequado e para o gerenciamento eficaz da doença.
Dieta cardiovascular
Uma dieta cardiovascular tem como objetivo apoiar a saúde do coração e reduzir o risco de doenças cardiovasculares, como infarto e insuficiência cardíaca. Ela se concentra no consumo de alimentos com baixo teor de gorduras saturadas, gorduras trans, colesterol e sódio e com alto teor de fibras alimentares, antioxidantes e nutrientes saudáveis para o coração.
Principais componentes de uma dieta cardiovascular:

Frutas e legumes: Inclua uma variedade de frutas e vegetais coloridos em sua dieta, pois eles são ricos em vitaminas, minerais e antioxidantes que promovem a saúde do coração. Procure consumir pelo menos cinco porções por dia.
Grãos integrais: Escolha grãos integrais, como arroz integral, pão integral, aveia e quinoa. Eles são ricos em fibras alimentares, o que ajuda a reduzir os níveis de colesterol e a manter um peso saudável.
Proteínas magras: Opte por fontes magras de proteína, como aves sem pele, peixes, feijões, legumes e nozes. Essas fontes de proteína têm baixo teor de gorduras saturadas e fornecem nutrientes essenciais sem sobrecarregar o coração.
Gorduras saudáveis: Inclua fontes de gorduras saudáveis em sua dieta, como azeite de oliva, abacate e nozes. Essas gorduras ajudam a reduzir os níveis de colesterol ruim e contribuem para a saúde do coração.
Laticínios com baixo teor de gordura: Escolha opções com baixo teor de gordura ou sem gordura para produtos lácteos como leite, iogurte e queijo para minimizar a ingestão de gordura saturada e promover a saúde do coração.
Limite a ingestão de sódio: Reduza sua ingestão de sódio evitando alimentos processados e embalados, pois eles geralmente são ricos em sódio. Em vez disso, tempere os alimentos com ervas, especiarias ou suco de limão para realçar o sabor sem adicionar mais sal.
Modere o consumo de álcool: Se você consome álcool, faça-o com moderação. Limitar a ingestão de álcool pode ajudar a baixar a pressão arterial e reduzir o risco de doenças cardíacas.
Benefícios de uma dieta cardiovascular:
Uma dieta cardiovascular pode proporcionar vários benefícios para a saúde do coração, incluindo
– Redução da pressão arterial
– Redução dos níveis de colesterol ruim
– Melhorar o controle de peso
– Aumento da sensibilidade à insulina
– Diminuição da inflamação
– Apoio à função cardíaca geral
É importante observar que uma dieta cardiovascular deve ser combinada com exercícios regulares e um estilo de vida saudável em geral para alcançar a saúde cardíaca ideal. Consulte um profissional de saúde ou um nutricionista registrado para obter recomendações dietéticas personalizadas.
Esportes e doenças cardíacas
Os esportes e a atividade física desempenham um papel fundamental na manutenção de um estilo de vida saudável. A prática regular de exercícios traz inúmeros benefícios para o corpo, inclusive o fortalecimento do sistema cardiovascular. Entretanto, é importante estar ciente dos possíveis riscos envolvidos, especialmente para indivíduos com problemas cardíacos preexistentes.
Embora os exercícios sejam geralmente benéficos para a saúde do coração, certos esportes competitivos e intensos podem exercer pressão excessiva sobre o coração, aumentando o risco de doenças cardíacas. É importante observar que esses riscos são relativamente raros e a maioria das pessoas pode participar de esportes com segurança e sem complicações. No entanto, é essencial entender os sinais de alerta e as precauções associadas às doenças cardíacas relacionadas ao esporte.
Um dos fatores mais importantes que contribuem para as doenças cardíacas em atletas é a parada cardíaca súbita (PCS). A SCA é uma condição com risco de vida que ocorre quando o coração para de funcionar repentinamente devido a um problema elétrico. Isso pode acontecer durante o esforço físico, por exemplo, durante a prática de esportes. É fundamental que os atletas, técnicos e treinadores estejam cientes dos sintomas da parada cardíaca súbita, como desmaio, dor no peito e falta de ar, e que tenham protocolos adequados de resposta a emergências.
Outra possível doença cardíaca que pode surgir com a prática de esportes é a arritmia. Arritmias são ritmos cardíacos irregulares que podem ocorrer durante exercícios intensos. Embora inofensivas em muitos casos, alguns tipos de arritmias podem ser perigosos e aumentar o risco de ataque cardíaco ou derrame. É importante que os atletas façam check-ups médicos regulares e exames cardíacos para identificar qualquer problema cardíaco subjacente.
- Evitar o esforço físico excessivo.
- Monitoramento regular da frequência cardíaca durante o exercício.
- Rotinas adequadas de aquecimento e resfriamento.
- Progressão gradual da intensidade do treinamento.
- Consultar um profissional de saúde antes de praticar esportes intensos.
Apesar dos possíveis riscos, é importante enfatizar que a prática regular de exercícios e esportes pode trazer inúmeros benefícios à saúde e não deve ser desencorajada. Seguindo as precauções e o monitoramento adequados, os indivíduos podem se envolver com segurança em atividades físicas e, ao mesmo tempo, minimizar o risco de doenças cardíacas.
Em conclusão, os esportes e as doenças cardíacas estão intimamente ligados. Embora a participação esportiva ofereça vários benefícios à saúde, é importante estar ciente dos possíveis riscos. Compreender os sinais de alerta, buscar orientação médica profissional e tomar as precauções adequadas pode ajudar a garantir uma experiência esportiva segura e agradável para indivíduos de todas as idades.
Comentários de especialistas
Nos últimos anos, houve um aumento preocupante na incidência de infarto e insuficiência cardíaca entre indivíduos na faixa dos 30 anos. Essa tendência é alarmante, pois tradicionalmente essas condições eram vistas como aflições dos idosos. Como especialista em cardiologia, acredito que há vários fatores que contribuem para esse fenômeno.
Em primeiro lugar, não se pode subestimar o aumento de estilos de vida sedentários e hábitos alimentares ruins entre os jovens adultos. A falta de exercícios e uma dieta rica em alimentos processados, açúcar e gorduras não saudáveis contribuem para a obesidade e os distúrbios metabólicos, que são fatores de risco para doenças cardíacas.
Além disso, o estresse e os problemas de saúde mental parecem desempenhar um papel significativo no desenvolvimento de infarto e insuficiência cardíaca em uma idade jovem. As pressões da vida moderna, aliadas à crescente prevalência de ansiedade e depressão, podem levar a alterações fisiológicas que afetam negativamente a saúde cardiovascular.
Além disso, o uso e o abuso de substâncias como tabaco, álcool e drogas contribuem para o desenvolvimento dessas condições em indivíduos mais jovens. O tabagismo, em particular, é um fator de risco bem conhecido para doenças cardíacas, e seus efeitos prejudiciais sobre o sistema cardiovascular estão bem estabelecidos.
As complicações do infarto e da insuficiência cardíaca em pessoas de 30 anos podem ser graves, levando à incapacidade e à redução da qualidade de vida. Os indivíduos mais jovens podem ter dificuldades com o impacto físico e emocional dessas condições, pois elas atrapalham as atividades diárias normais e podem exigir gerenciamento e tratamento de longo prazo.
É evidente a necessidade de uma abordagem multifacetada para lidar com esse problema crescente. Campanhas de educação pública destinadas a promover estilos de vida saudáveis, controle do estresse e prevenção do abuso de substâncias são fundamentais. Além disso, os profissionais de saúde devem estar atentos para identificar e tratar os fatores de risco e os sintomas em adultos jovens, pois a intervenção precoce pode melhorar significativamente os resultados.
Como especialista na área, imploro aos formuladores de políticas, prestadores de serviços de saúde e indivíduos que levem essa questão a sério e trabalhem juntos para evitar infartos e insuficiência cardíaca na população mais jovem. Com educação adequada, modificações no estilo de vida e intervenção precoce, podemos ajudar a reduzir o ônus das doenças cardiovasculares e garantir um futuro mais saudável para todos.
PERGUNTAS FREQUENTES
Quais são as causas de infarto do miocárdio e insuficiência cardíaca em pessoas de 30 anos?
As causas de infarto do miocárdio e insuficiência cardíaca em pessoas de 30 anos podem variar, mas geralmente incluem fatores de risco como tabagismo, pressão alta, níveis elevados de colesterol, obesidade, diabetes e histórico familiar de doenças cardíacas.
Quais são os sintomas de infarto do miocárdio e insuficiência cardíaca em pessoas de 30 anos?
Os sintomas de infarto do miocárdio e insuficiência cardíaca em pessoas com 30 anos de idade podem incluir dor ou desconforto no peito, falta de ar, fadiga, tontura, batimentos cardíacos rápidos ou irregulares, tornozelos ou pernas inchados e dificuldade para se exercitar ou realizar atividades físicas.
Há alguma complicação associada ao infarto do miocárdio e à insuficiência cardíaca em pessoas com 30 anos de idade?
Sim, pode haver várias complicações associadas ao infarto do miocárdio e à insuficiência cardíaca em pessoas com 30 anos de idade. Elas podem incluir arritmias, problemas nas válvulas cardíacas, enfraquecimento do músculo cardíaco, infecções cardíacas e até mesmo parada cardíaca súbita.
O infarto do miocárdio e a insuficiência cardíaca podem ser evitados em pessoas com 30 anos de idade?
Embora não seja possível evitar todos os casos de infarto e insuficiência cardíaca em pessoas de 30 anos, há medidas que podem ser tomadas para reduzir o risco. Isso inclui manter um estilo de vida saudável, como praticar exercícios regularmente, ter uma dieta equilibrada, evitar o fumo e o consumo excessivo de álcool, controlar o estresse e fazer check-ups regulares para monitorar a pressão arterial e os níveis de colesterol.
Quais são os tratamentos disponíveis para infarto do coração e insuficiência cardíaca em pessoas de 30 anos?
O tratamento para infarto do miocárdio e insuficiência cardíaca em pessoas com 30 anos de idade dependerá do caso individual e de sua gravidade. Pode incluir mudanças no estilo de vida, medicamentos para controlar os sintomas e melhorar a função cardíaca, procedimentos como angioplastia ou cirurgia de bypass para abrir artérias bloqueadas, implantação de dispositivos como marca-passos ou desfibriladores e, em alguns casos, transplante cardíaco.
Quais são as causas comuns de infarto e insuficiência cardíaca em pessoas de 30 anos?
As causas comuns de infarto e insuficiência cardíaca em pessoas com 30 anos de idade incluem doença arterial coronariana, defeitos cardíacos congênitos, pressão alta, abuso de drogas e tabagismo.