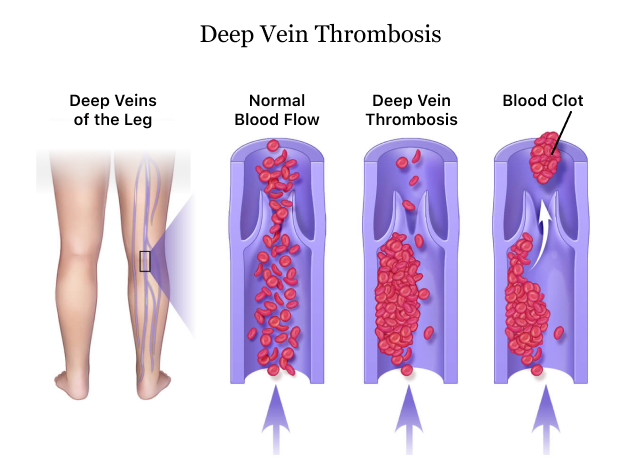
La trombosis venosa de las piernas, también conocida como trombosis venosa profunda (TVP), se produce cuando se forma un coágulo de sangre en una de las venas profundas de la pierna. Esta afección puede ser muy peligrosa, ya que puede provocar una complicación potencialmente mortal denominada embolia pulmonar (EP). La embolia pulmonar se produce cuando un coágulo de sangre de la pierna se desplaza a los pulmones, obstruyendo una arteria y pudiendo causar graves dificultades respiratorias o incluso la muerte.
Hay varios factores que pueden aumentar el riesgo de trombosis venosa en las piernas y embolia pulmonar. Entre ellos se incluyen la inmovilidad prolongada, como estar postrado en cama o sentado durante largos periodos de tiempo, así como ciertas afecciones médicas como el cáncer, las cardiopatías y la obesidad. Además, algunas intervenciones quirúrgicas, como las prótesis de cadera o rodilla, también pueden aumentar el riesgo.
Además, estudios recientes han demostrado que el COVID-19, la enfermedad causada por el nuevo coronavirus, también puede aumentar el riesgo de desarrollar trombosis venosa en las piernas y embolia pulmonar. Se ha descubierto que el virus provoca un aumento de la coagulación sanguínea, lo que puede conducir a la formación de coágulos en las piernas. Además, la inflamación causada por el virus puede dañar el revestimiento de los vasos sanguíneos, lo que aumenta aún más el riesgo.
Es importante conocer los síntomas de la trombosis venosa de las piernas y la embolia pulmonar, ya que la detección y el tratamiento precoces pueden ser cruciales. Los síntomas de la trombosis venosa de las piernas pueden incluir hinchazón, dolor, calor y enrojecimiento de la pierna afectada. Los síntomas de la embolia pulmonar pueden incluir dificultad respiratoria repentina, dolor torácico, tos con sangre y frecuencia cardiaca acelerada.
Si experimenta alguno de estos síntomas, es importante que acuda inmediatamente al médico. El tratamiento de la trombosis venosa de las piernas y la embolia pulmonar puede incluir medicamentos anticoagulantes para prevenir nuevos coágulos, así como medias de compresión para mejorar el flujo sanguíneo. En los casos más graves, pueden ser necesarios procedimientos como la terapia trombolítica o la extirpación quirúrgica del coágulo.
En conclusión, la trombosis venosa de las piernas y la embolia pulmonar son afecciones graves que pueden tener consecuencias potencialmente mortales. Es importante conocer los factores de riesgo y los síntomas, sobre todo en el contexto de la pandemia de COVID-19. Si conocemos estas afecciones y buscamos atención médica rápidamente, podemos ayudar a prevenir complicaciones y garantizar un tratamiento adecuado.
Signos de trombosis
La trombosis venosa de las piernas y la embolia pulmonar pueden presentar diversos signos y síntomas. Es importante reconocer estos signos para buscar atención médica rápidamente. A continuación se indican algunos signos frecuentes de trombosis:
- Dolor o sensibilidad en la pierna afectada, a menudo acompañado de hinchazón y enrojecimiento
- Calor en la pierna
- Falta de aliento repentina e inexplicable
- Dolor o molestias en el pecho, especialmente al respirar profundamente o toser
- Respiración rápida o aumento de la frecuencia cardiaca
- Tos con sangre
- Ansiedad o sensación de fatalidad inminente
- Sudoración inexplicable
- Desmayo o aturdimiento
Si experimenta alguno de estos síntomas, especialmente si son persistentes o empeoran, es crucial que busque atención médica inmediata. La trombosis y la embolia pulmonar pueden ser enfermedades potencialmente mortales, pero su detección y tratamiento precoces pueden mejorar los resultados. No ignore ningún signo inusual y no dude en ponerse en contacto con un profesional sanitario para una evaluación y un diagnóstico adecuados.
Quién desarrolla la enfermedad con más frecuencia
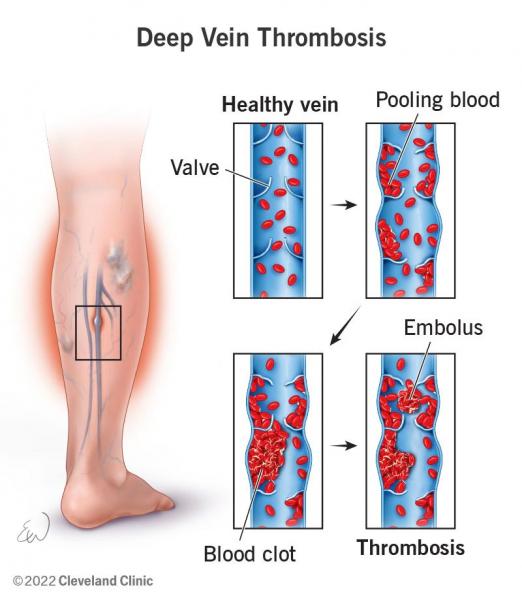
La trombosis venosa de las piernas y la embolia pulmonar pueden desarrollarse en cualquier persona, pero determinados factores pueden aumentar el riesgo de padecer estas afecciones. Las personas mayores son más propensas a desarrollar la enfermedad, especialmente las mayores de 60 años. Otros factores de riesgo son la obesidad, el tabaquismo, el sedentarismo y los antecedentes familiares de coágulos sanguíneos.
Las personas que se han sometido recientemente a una intervención quirúrgica, sobre todo ortopédica, como una prótesis de cadera o rodilla, también corren un mayor riesgo. El embarazo y el uso de determinados medicamentos, como la terapia hormonal sustitutiva y las píldoras anticonceptivas, también pueden aumentar el riesgo de trombosis venosa en las piernas y embolia pulmonar.
Además, las personas con determinadas afecciones médicas, como cáncer, cardiopatías y trastornos autoinmunitarios, pueden ser más propensas a desarrollarlas. Por último, la inmovilidad reciente, como el reposo prolongado en cama o los viajes de larga distancia, también pueden contribuir al desarrollo de trombosis venosa en las piernas y embolia pulmonar.
Es importante tener en cuenta que, aunque determinados grupos de personas pueden tener más probabilidades de sufrir trombosis venosa en las piernas y embolia pulmonar, estas enfermedades pueden afectar a cualquiera y no deben pasarse por alto. Si experimenta algún síntoma o le preocupa su riesgo, es importante que consulte a un profesional sanitario para que le evalúe y le oriente adecuadamente.
Qué amenaza la trombosis
La trombosis es una afección médica grave que puede provocar una serie de complicaciones y riesgos para la salud. He aquí algunas de las principales amenazas asociadas a la trombosis:
1. Embolia pulmonar
Una de las complicaciones más peligrosas de la trombosis es la embolia pulmonar, que se produce cuando un coágulo de sangre se desprende y viaja por el torrente sanguíneo hasta los pulmones. Esto puede causar graves dificultades respiratorias y, en casos graves, puede ser mortal.
2. Trombosis venosa profunda
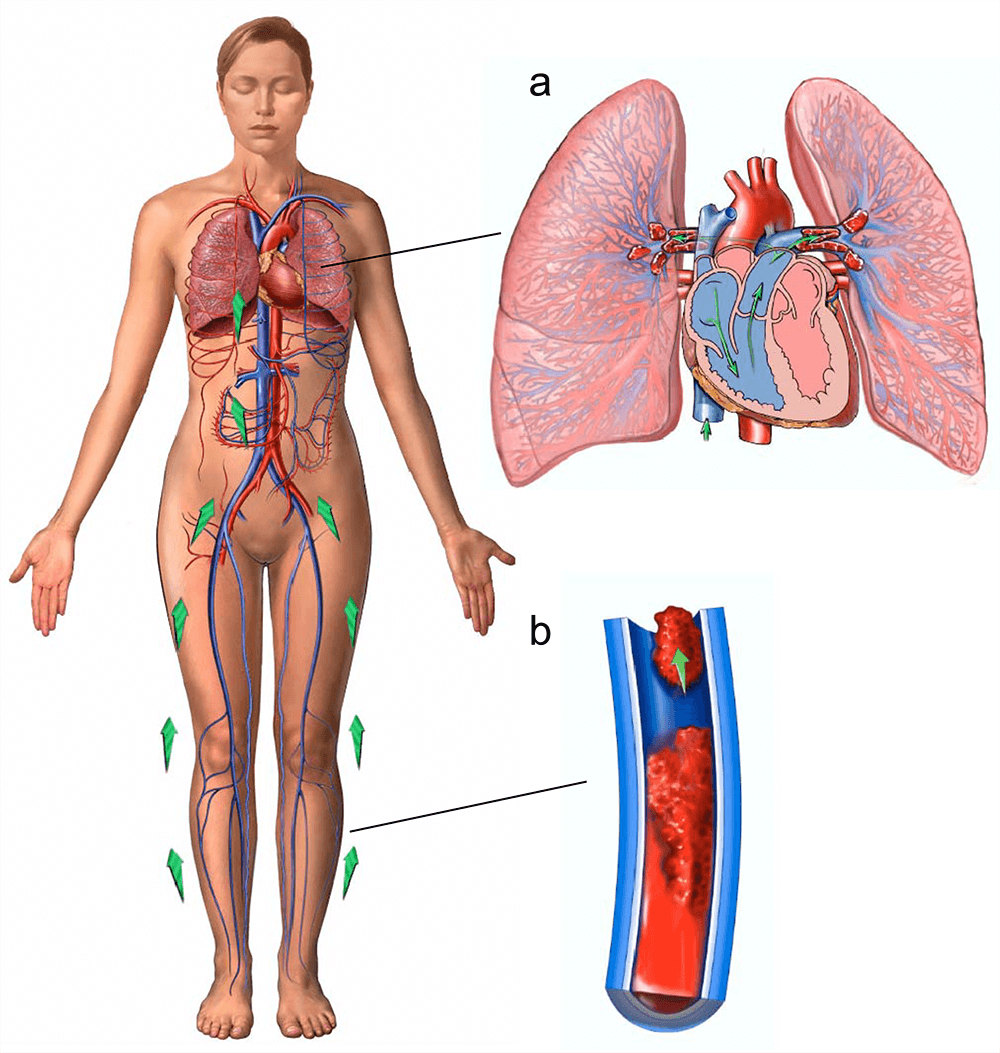
La trombosis venosa profunda (TVP) es una enfermedad en la que se forman coágulos de sangre en las venas profundas de las piernas o la pelvis. Si no se tratan, estos coágulos pueden causar dolor, hinchazón y decoloración de la piel en la zona afectada. En algunos casos, el coágulo también puede desprenderse y desplazarse a otras partes del cuerpo, dando lugar a complicaciones más graves.
3. Síndrome postrombótico
El síndrome postrombótico es una complicación a largo plazo que puede producirse después de que una persona haya sufrido una trombosis venosa profunda. Se caracteriza por síntomas como dolor crónico en las piernas, hinchazón y úlceras cutáneas. Esta condición puede afectar significativamente la calidad de vida de una persona y puede requerir tratamiento continuo para controlar los síntomas.
4. Accidente cerebrovascular
En algunos casos, los coágulos de sangre que se forman en las venas pueden desplazarse al cerebro y provocar un ictus. Esto puede provocar daños neurológicos, parálisis e incluso la muerte. Es importante reconocer los signos de ictus y buscar atención médica inmediata si aparecen los síntomas.
5. Daños en órganos
En casos graves, los coágulos sanguíneos pueden bloquear el flujo de sangre a órganos vitales como el corazón, los riñones o el hígado, provocando daños o fallos orgánicos. Esto puede tener graves consecuencias para la salud general de una persona y puede requerir intervención médica inmediata.
Es importante conocer los riesgos y complicaciones asociados a la trombosis y buscar atención médica si se experimenta algún síntoma o se tiene un mayor riesgo de desarrollar coágulos sanguíneos. La prevención y el tratamiento precoz son fundamentales para reducir las posibles amenazas de trombosis.
Trombosis y coronavirus: lo que hay que saber
La trombosis, la formación de coágulos sanguíneos en el interior de los vasos sanguíneos, es una afección grave que puede tener consecuencias potencialmente mortales. Con la aparición de la pandemia de coronavirus, los investigadores han descubierto una estrecha relación entre la trombosis y la infección por COVID-19.
Los estudios han demostrado que el COVID-19 puede aumentar significativamente el riesgo de trastornos de la coagulación sanguínea, incluida la trombosis venosa profunda (TVP) y la embolia pulmonar (EP). De hecho, se ha descubierto que las personas infectadas por el coronavirus tienen un riesgo mucho mayor de desarrollar estas afecciones en comparación con las que no tienen el virus.
Aún no se conoce con exactitud el mecanismo por el que el COVID-19 provoca trombosis. Sin embargo, los expertos creen que puede deberse a una combinación de factores, como la capacidad del virus para inducir una respuesta inflamatoria, dañar el revestimiento endotelial de los vasos sanguíneos y promover una coagulación sanguínea anormal.
Es importante señalar que la trombosis relacionada con el COVID-19 puede producirse tanto en casos graves como leves de la enfermedad. Incluso las personas que no presentan síntomas respiratorios graves pueden ser propensas a la formación de coágulos sanguíneos. Por lo tanto, es crucial ser consciente de los signos y síntomas de la trombosis, especialmente si se ha estado infectado por el coronavirus.
Los signos más frecuentes de trombosis venosa profunda son dolor, hinchazón y calor en la pierna afectada, mientras que los síntomas de embolia pulmonar pueden ser dificultad respiratoria repentina, dolor torácico y tos con sangre. Si experimenta alguno de estos síntomas, es importante que busque atención médica inmediatamente.
El tratamiento de la trombosis en pacientes con COVID-19 implica un enfoque multidisciplinar que incluye terapia anticoagulante, aumento de la movilidad y estrecha vigilancia. Las medidas preventivas como el ejercicio regular, el mantenimiento de un peso saludable y la hidratación también pueden ayudar a reducir el riesgo de trombosis.
En conclusión, el COVID-19 y la trombosis están estrechamente relacionados, ya que el virus aumenta significativamente el riesgo de trastornos de la coagulación sanguínea. Comprender la conexión entre ambos y ser consciente de los signos y síntomas puede ayudar a una detección precoz y a un tratamiento rápido. Si ha contraído la infección por COVID-19, es importante que se mantenga alerta y acuda al médico si experimenta algún síntoma preocupante relacionado con la trombosis.
Por qué el coronavirus provoca coágulos sanguíneos
Se ha descubierto que la infección por coronavirus, también conocida como COVID-19, aumenta el riesgo de formación de coágulos en las venas y arterias de las personas afectadas. Este fenómeno, conocido como trombosis, puede dar lugar a complicaciones graves como la trombosis venosa profunda (TVP) y la embolia pulmonar (EP).
Todavía se está estudiando el mecanismo exacto por el que el coronavirus provoca coágulos sanguíneos, pero hay varios factores que pueden contribuir a este fenómeno. Una de las principales razones es la forma en que el virus afecta al sistema inmunitario del organismo. Cuando el organismo se infecta con el coronavirus, se desencadena la respuesta inmunitaria y se liberan diversos mediadores inflamatorios. Estos mediadores inflamatorios pueden activar la cascada de coagulación, lo que conduce a la formación de coágulos sanguíneos.
Otro factor que puede contribuir al aumento del riesgo de coágulos sanguíneos en pacientes con COVID-19 es el daño que el virus puede causar a los propios vasos sanguíneos. El virus puede invadir y dañar directamente las células endoteliales que recubren los vasos sanguíneos, lo que conduce a un estado proinflamatorio y a un mayor riesgo de coagulación.
Además, los pacientes con COVID-19 suelen experimentar un estado de hipercoagulabilidad, lo que significa que su sangre es más propensa a coagularse. Esto puede deberse a un aumento de los niveles de determinados factores de coagulación en la sangre o a una alteración del equilibrio entre los factores de coagulación y las proteínas anticoagulantes.
Es importante señalar que los coágulos sanguíneos pueden producirse en varias partes del cuerpo en pacientes con COVID-19, incluidas las piernas, los pulmones e incluso el cerebro. Estos coágulos sanguíneos pueden poner en peligro la vida, especialmente si se desplazan a órganos vitales como los pulmones y provocan una embolia pulmonar.
Debido al mayor riesgo de coágulos sanguíneos en los pacientes con COVID-19, es crucial que los profesionales sanitarios estén atentos y sean proactivos en la gestión y prevención de los episodios trombóticos. Esto puede implicar el uso de medicamentos anticoagulantes, como la heparina, y la vigilancia de signos y síntomas de coagulación.
En conclusión, aún se están investigando los mecanismos exactos por los que el coronavirus provoca coágulos sanguíneos, pero está claro que existe un mayor riesgo de trombosis en los pacientes con COVID-19. La comprensión de estos mecanismos puede ayudar a los proveedores de asistencia sanitaria a controlar y prevenir los eventos trombóticos. La comprensión de estos mecanismos puede ayudar a los profesionales sanitarios a tratar y prevenir mejor las complicaciones relacionadas con los coágulos sanguíneos en estas personas.
Síntomas de trombosis pulmonar después de COVID-19
Tras recuperarse de COVID-19, algunas personas pueden desarrollar trombosis pulmonar, una afección potencialmente peligrosa caracterizada por la formación de coágulos sanguíneos en los vasos sanguíneos de los pulmones. Reconocer los síntomas de la trombosis pulmonar es crucial para un diagnóstico y tratamiento oportunos. Estos son algunos de los síntomas más comunes que hay que tener en cuenta:
Falta de aliento
La falta de aire es un síntoma característico de la trombosis pulmonar. Puede empeorar gradualmente o aparecer de repente e ir acompañada de una sensación de opresión o dolor en el pecho. Las personas pueden tener dificultades para respirar o recuperar el aliento incluso durante el reposo o una actividad física leve.
Dolor torácico
El dolor torácico es otro síntoma importante que puede indicar trombosis pulmonar. El dolor puede ser desde agudo y punzante hasta sordo y constante. Puede exacerbarse con la respiración profunda, la tos o el esfuerzo físico.
Tos con sangre
Otro posible síntoma de trombosis pulmonar es la tos con sangre o hemoptisis. Esto ocurre cuando la sangre del coágulo asciende a las vías respiratorias y se expulsa al toser. Si observa sangre en el esputo, es imprescindible que acuda inmediatamente al médico.
- Tos persistente
- Latidos cardíacos rápidos o irregulares
- Aparición repentina de aturdimiento o mareo
- Desmayo o pérdida del conocimiento
- Hinchazón de piernas o brazos
- Sudoración excesiva
Es importante tener en cuenta que los síntomas de la trombosis pulmonar pueden variar de una persona a otra, y algunos individuos pueden experimentar síntomas leves o atípicos. Si se ha recuperado recientemente de COVID-19 y experimenta alguno de estos síntomas, es crucial que acuda rápidamente al médico para descartar una trombosis pulmonar y recibir el tratamiento adecuado.
Características del diagnóstico y el tratamiento
Diagnosticar y tratar la trombosis venosa de las piernas y la embolia pulmonar es crucial para gestionar estas afecciones con eficacia. Un diagnóstico rápido y preciso es esencial para prevenir complicaciones y garantizar una intervención a tiempo.
Diagnóstico
Cuando un paciente presenta síntomas de trombosis venosa en las piernas o embolia pulmonar, se le realiza una historia clínica y una exploración física exhaustivas. Esto ayuda a identificar factores de riesgo, como intervenciones quirúrgicas recientes, inmovilidad prolongada o cáncer, que pueden aumentar la probabilidad de desarrollar estas afecciones.
El diagnóstico por imagen desempeña un papel fundamental para confirmar la presencia de trombosis venosa en las piernas o embolia pulmonar. Entre las pruebas de imagen más comunes se incluyen:
Estas pruebas de imagen ayudan a los profesionales sanitarios a determinar la localización y extensión del coágulo sanguíneo, orientando las decisiones terapéuticas adecuadas.
Tratamiento
El tratamiento de la trombosis venosa de las piernas y la embolia pulmonar suele consistir en una combinación de medicación y modificaciones del estilo de vida. Los objetivos del tratamiento son impedir que el coágulo crezca, evitar que se formen nuevos coágulos y reducir el riesgo de complicaciones como la hipertensión pulmonar o el síndrome postrombótico.
Entre los medicamentos que suelen recetarse para estas afecciones se incluyen:
- Anticoagulantes: Diluyen la sangre y evitan la formación de nuevos coágulos.
- Trombolíticos: Estos medicamentos ayudan a disolver el coágulo sanguíneo y suelen administrarse en casos graves.
Además de la medicación, para prevenir la formación o reaparición de coágulos se recomiendan modificaciones del estilo de vida, como actividad física regular, evitar periodos prolongados de inactividad y llevar medias de compresión.
En algunos casos, pueden ser necesarios procedimientos invasivos como la trombólisis dirigida por catéter o la trombectomía quirúrgica para eliminar el coágulo y restablecer el flujo sanguíneo normal.
Las citas de seguimiento y la supervisión periódicas son importantes para evaluar la eficacia del tratamiento y ajustar el plan de tratamiento en caso necesario. El cumplimiento de la medicación y las modificaciones del estilo de vida son cruciales para el tratamiento a largo plazo y la prevención de trombosis o embolias recurrentes.
Recomendaciones para la prevención
Para prevenir la trombosis venosa de las piernas y la embolia pulmonar, es importante seguir estas recomendaciones:
- Manténgase activo y evite periodos prolongados de inactividad. El ejercicio regular, como caminar o hacer estiramientos, puede ayudar a que la sangre fluya sin problemas.
- Evite permanecer sentado o de pie en una misma posición durante demasiado tiempo. Si tiene que permanecer sentado mucho tiempo, intente hacer pausas frecuentes para moverse y estirar las piernas.
- Mantente hidratado bebiendo mucha agua. La deshidratación puede espesar la sangre y aumentar las probabilidades de coagulación.
- Si tiene un riesgo elevado de trombosis venosa en las piernas, su médico puede recomendarle el uso de medias de compresión para mejorar el flujo sanguíneo en las piernas.
- Evite fumar y limite el consumo de alcohol, ya que pueden aumentar el riesgo de formación de coágulos.
- Si realiza viajes largos, como en avión o en coche, asegúrese de levantarse y moverse a intervalos regulares.
- Si toma anticonceptivos hormonales o terapia hormonal sustitutiva, comente los posibles riesgos con su médico y considere opciones alternativas si es necesario.
- Si tiene algún síntoma de trombosis venosa en las piernas o embolia pulmonar, busque atención médica inmediatamente. La detección y el tratamiento precoces son cruciales.
Seguir estas recomendaciones puede ayudar a reducir el riesgo de desarrollar trombosis venosa en las piernas y embolia pulmonar. Es importante dar prioridad a su salud y tomar medidas preventivas, especialmente en épocas de mayor riesgo como la pandemia de COVID-19.
Brevemente sobre lo principal
En esta sección, resumiremos los puntos clave sobre la trombosis venosa de las piernas y la embolia pulmonar, y cómo afecta el coronavirus a su desarrollo.
Trombosis venosa de las piernas:
La trombosis venosa de las piernas, o trombosis venosa profunda (TVP), es una afección en la que se forma un coágulo de sangre en las venas profundas de la pierna. Puede provocar dolor, hinchazón y, en casos graves, complicaciones serias como la embolia pulmonar.
Entre los factores de riesgo habituales de trombosis venosa de las piernas se encuentran la inmovilidad, la cirugía, el embarazo, la obesidad y la predisposición genética.
Las medidas preventivas de la trombosis venosa de las piernas incluyen el ejercicio físico regular, mantener un peso saludable y evitar la inmovilidad prolongada.
Embolia pulmonar:
La embolia pulmonar se produce cuando un coágulo de sangre se desplaza a los pulmones y obstruye una de las arterias pulmonares. Puede causar síntomas como dolor torácico, dificultad para respirar y tos con sangre.
La trombosis venosa de las piernas es la causa más frecuente de embolia pulmonar. Cuando se forma un coágulo de sangre en las venas de las piernas, puede desprenderse y desplazarse a los pulmones, provocando una embolia pulmonar.
Coronavirus y sus efectos en la trombosis y la embolia pulmonar:
En conclusión, la trombosis venosa de las piernas y la embolia pulmonar son afecciones graves que pueden tener consecuencias potencialmente mortales. La pandemia de COVID-19 ha puesto de relieve la importancia de comprender la relación entre el virus y estos trastornos vasculares. Es necesario seguir investigando para comprender mejor los mecanismos y desarrollar estrategias eficaces de prevención y tratamiento.
PREGUNTAS FRECUENTES
¿Qué es la trombosis venosa de las piernas?
La trombosis venosa de las piernas, también conocida como trombosis venosa profunda (TVP), es una afección en la que se forma un coágulo de sangre en una de las venas profundas de las piernas. Esto puede causar dolor, hinchazón y, potencialmente, complicaciones más graves si el coágulo se desprende y se desplaza a los pulmones.
¿Cuáles son los factores de riesgo de la trombosis venosa de las piernas?
Existen varios factores de riesgo de trombosis venosa en las piernas, como la inmovilidad prolongada, las intervenciones quirúrgicas o los traumatismos recientes, determinadas afecciones médicas como el cáncer o la insuficiencia cardíaca, los anticonceptivos hormonales o la terapia hormonal sustitutiva y los antecedentes familiares de coágulos sanguíneos. Además, el sobrepeso, el tabaquismo y la edad avanzada también pueden aumentar el riesgo.
¿Qué relación existe entre la trombosis venosa de la pierna y la embolia pulmonar?
La trombosis venosa de las piernas puede provocar una embolia pulmonar si un coágulo de sangre se desprende de la pierna y se desplaza a los pulmones. La embolia pulmonar es una enfermedad grave que puede causar dolor torácico, dificultad para respirar y, en casos graves, puede poner en peligro la vida. Es importante tratar la trombosis venosa de la pierna con prontitud para reducir el riesgo de embolia pulmonar.
¿Cómo afecta el coronavirus al desarrollo de la trombosis venosa de las piernas y la embolia pulmonar?
El coronavirus puede aumentar el riesgo de desarrollar trombosis venosa en las piernas y embolia pulmonar de varias maneras. En primer lugar, la inmovilidad prolongada que puede producirse durante la hospitalización o la cuarentena puede aumentar el riesgo de coágulos sanguíneos. Además, COVID-19 puede provocar un estado de hipercoagulabilidad, en el que la sangre es más propensa a coagularse. Esta combinación de factores puede aumentar la probabilidad de desarrollar coágulos sanguíneos en las piernas y una posterior embolia pulmonar.
¿Cuáles son los síntomas de la trombosis venosa en las piernas y la embolia pulmonar?
Los síntomas de la trombosis venosa de las piernas pueden incluir dolor, hinchazón, enrojecimiento y calor en la pierna afectada. Los síntomas de la embolia pulmonar pueden variar, pero los signos más comunes son dolor repentino en el pecho, dificultad para respirar, respiración rápida, tos con sangre y latidos cardíacos rápidos o irregulares. Es importante buscar atención médica si se presenta alguno de estos síntomas.
¿Qué es la trombosis venosa de las piernas?
La trombosis venosa de las piernas, también conocida como trombosis venosa profunda (TVP), es una enfermedad caracterizada por la formación de un coágulo sanguíneo en una vena profunda, normalmente en la pierna.