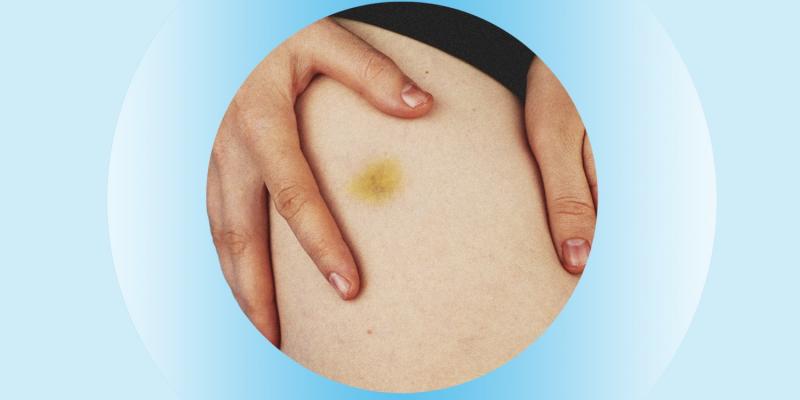
Los hematomas inexplicables en el cuerpo pueden ser motivo de preocupación. Aunque es habitual que aparezcan moretones tras una lesión o accidente, los que aparecen sin una causa clara pueden indicar un problema de salud subyacente. Nuestro cuerpo tiene muchas formas de comunicarse con nosotros, y los hematomas pueden ser una manera de manifestar la presencia de un problema más grave.
Cuando observe hematomas en su cuerpo que no puedan atribuirse a ninguna lesión o traumatismo, es importante que preste atención y consulte a un profesional sanitario. Estos hematomas inexplicables podrían ser un signo de una enfermedad subyacente, como un trastorno sanguíneo, una deficiencia vitamínica o incluso un trastorno hemorrágico.
Trastornos sanguíneos como la leucemia o la trombocitopenia pueden afectar a la capacidad del organismo para coagular correctamente, lo que provoca la aparición de hematomas con facilidad. En estos casos, los hematomas pueden aparecer incluso con un traumatismo o presión mínimos. Si experimenta hematomas inexplicables junto con otros síntomas como fatiga, infecciones frecuentes o hemorragias anormales, es importante que busque atención médica.
Las carencias vitamínicas también pueden contribuir a la aparición inexplicable de hematomas. La vitamina K desempeña un papel crucial en la coagulación de la sangre, por lo que una carencia de esta vitamina puede provocar un aumento de los hematomas. Del mismo modo, la falta de vitamina C puede debilitar los vasos sanguíneos, haciéndolos más propensos a romperse y provocar hematomas.
Si nota más hematomas de lo habitual o si los hematomas son graves y frecuentes, es aconsejable que acuda a un profesional sanitario para que le haga una evaluación exhaustiva. Ellos pueden ayudar a determinar la causa subyacente de los hematomas y proporcionar el tratamiento adecuado si es necesario. Recuerde que nuestro cuerpo nos envía señales constantemente, por lo que es importante escuchar y actuar cuando algo parezca fuera de lo normal.
Varicosis
La varicosis, también conocida como venas varicosas, es una afección médica caracterizada por el agrandamiento y la torsión de las venas, normalmente en las piernas. Se produce cuando las válvulas que regulan el flujo sanguíneo en las venas se debilitan o dañan, lo que hace que la sangre se acumule y las venas se hinchen y retuerzan.
Los síntomas habituales de la varicosis son la aparición de venas abultadas, azules o moradas en la superficie de la piel, dolor o molestias en las piernas, hinchazón y sensación de pesadez o cansancio en la zona afectada. En algunos casos, las varices también pueden provocar complicaciones como coágulos sanguíneos, úlceras cutáneas y hemorragias.
La varicosis suele estar causada por factores como la edad, el sexo, los antecedentes familiares, el embarazo, la obesidad y permanecer mucho tiempo sentado o de pie. Las mujeres son más propensas a desarrollar varices que los hombres, especialmente durante el embarazo, debido al aumento de la presión sobre las venas.
Tratamiento
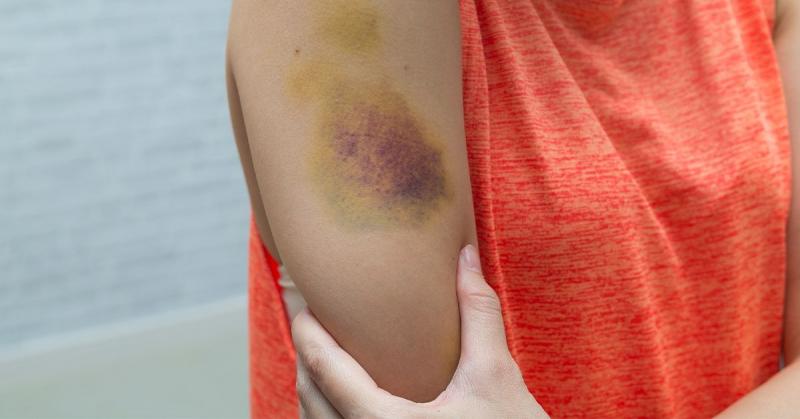
Aunque la varicosis suele ser una afección benigna y no requiere tratamiento médico, puede causar molestias y ser estéticamente indeseable para algunas personas. Existen varias opciones de tratamiento para aliviar los síntomas y mejorar el aspecto de las varices.
Los tratamientos conservadores de la varicosis incluyen modificaciones del estilo de vida, como hacer ejercicio con regularidad, controlar el peso, evitar permanecer de pie o sentado durante periodos prolongados y llevar medias de compresión para mejorar el flujo sanguíneo. Elevar las piernas y evitar la ropa ajustada también puede ayudar a reducir los síntomas.
En los casos en que las varices causan molestias o complicaciones importantes, pueden ser necesarias intervenciones médicas. La escleroterapia, la terapia con láser, la ablación endovenosa y los procedimientos quirúrgicos como la extirpación o ligadura de venas son opciones de tratamiento habituales que tienen por objeto cerrar o eliminar las venas afectadas.
Prevención
Aunque la varicosis no puede prevenirse por completo, hay medidas que las personas pueden tomar para reducir el riesgo o minimizar la gravedad de los síntomas. Hacer ejercicio con regularidad, mantener un peso saludable, evitar la ropa ajustada y elevar las piernas siempre que sea posible pueden favorecer un flujo sanguíneo saludable y prevenir la aparición o la progresión de las varices.
Además, hacer pausas para estirarse y moverse durante largos periodos de tiempo sentado o de pie puede ayudar a que la sangre circule correctamente por las piernas. Si tiene antecedentes familiares de varices u otros factores de riesgo, es importante que conozca la enfermedad y consulte a un profesional sanitario para que le oriente sobre su prevención y tratamiento.
Vasculitis
La vasculitis es un grupo de trastornos que provocan la inflamación de los vasos sanguíneos. Esta inflamación puede dañar los vasos sanguíneos y afectar al flujo de sangre por todo el cuerpo. Existen varios tipos de vasculitis, cada uno con sus propios síntomas y complicaciones específicos.
Síntomas:
Los síntomas de la vasculitis pueden variar en función del tipo y la gravedad de la enfermedad. Los síntomas más frecuentes son
- Moratones o hemorragias inexplicables
- Fatiga persistente
- Fiebre
- Dolor articular
- Pérdida de peso
- Erupciones cutáneas o úlceras
- Problemas nerviosos, como entumecimiento u hormigueo
- Dolor abdominal
Tipos de vasculitis:
Existen diferentes tipos de vasculitis, entre los que se incluyen:
1. Arteritis de células gigantes:
Este tipo de vasculitis afecta principalmente a las arterias medianas y grandes, en particular las de la cabeza y el cuello. Es más común en adultos mayores y puede provocar problemas de visión o incluso ceguera si no se trata.
2. Enfermedad de Kawasaki:
Esta forma de vasculitis, que afecta principalmente a los niños, causa inflamación en las paredes de los vasos sanguíneos de todo el cuerpo. Se caracteriza por fiebre alta, erupción cutánea, inflamación de los ganglios linfáticos y enrojecimiento o hinchazón de manos y pies.
3. Arteritis de Takayasu:
Este raro tipo de vasculitis afecta a las grandes arterias, en particular a la aorta y sus ramas. Se da sobre todo en mujeres jóvenes y puede causar síntomas como fatiga, dolor muscular y disminución del pulso en brazos o piernas.
Tratamiento:
El tratamiento de la vasculitis depende del tipo y la gravedad de la afección. Puede incluir medicamentos para reducir la inflamación y suprimir el sistema inmunitario, como corticosteroides o inmunosupresores. En algunos casos, puede ser necesaria la cirugía para reparar los vasos sanguíneos dañados o mejorar el flujo sanguíneo.
Es importante buscar atención médica si presenta hematomas inexplicables u otros síntomas asociados a la vasculitis. El diagnóstico y el tratamiento precoces pueden ayudar a prevenir complicaciones y mejorar los resultados.
Hemofilia
La hemofilia es un trastorno genético poco frecuente que se caracteriza por la incapacidad del organismo para coagular la sangre correctamente. Esta afección está causada por una deficiencia o ausencia de proteínas específicas denominadas factores de coagulación, que son esenciales para la coagulación de la sangre. La hemofilia afecta principalmente a los varones, ya que es un trastorno ligado al cromosoma X.
Tipos de hemofilia
Existen diferentes tipos de hemofilia, siendo los más comunes la Hemofilia A y la Hemofilia B.
- Hemofilia A: También conocida como hemofilia clásica, está causada por una deficiencia o ausencia del factor VIII de coagulación.
- Hemofilia B: También conocida como enfermedad de Christmas, está causada por una deficiencia o ausencia del factor IX de coagulación.
Síntomas de la hemofilia
El principal síntoma de la hemofilia es la hemorragia excesiva, que puede producirse tanto interna como externamente. Los signos y síntomas más comunes son
- Hemorragias nasales frecuentes
- Moretones con facilidad
- Hemorragias prolongadas tras lesiones
- Hemorragias en las articulaciones, que provocan dolor e hinchazón
- Sangrado excesivo durante procedimientos dentales o cirugía
Tratamiento y gestión
La hemofilia es una enfermedad para toda la vida, pero con el tratamiento y la gestión adecuados, las personas con hemofilia pueden llevar una vida plena y activa. El tratamiento suele incluir:
- Terapia de sustitución con concentrados de factor de coagulación
- Medicamentos para favorecer la coagulación de la sangre
- Fisioterapia para tratar problemas articulares y musculares
- Educación de las personas y sus familias acerca de las precauciones a tomar en caso de hemorragia y los signos de hemorragia interna.
Es importante que las personas con hemofilia colaboren estrechamente con un equipo sanitario especializado en el tratamiento de trastornos hemorrágicos para garantizar una atención y un apoyo adecuados. El diagnóstico precoz y el tratamiento adecuado pueden mejorar significativamente la calidad de vida de las personas con hemofilia.
Leucemia

La leucemia es un tipo de cáncer que afecta a la sangre y a la médula ósea. Se caracteriza por la producción incontrolada de glóbulos blancos anormales. Estas células desplazan e interfieren en la producción de células sanguíneas normales, lo que provoca diversos síntomas y complicaciones.
Existen diferentes tipos de leucemia, como la leucemia linfoblástica aguda (LLA), la leucemia mieloide aguda (LMA), la leucemia linfocítica crónica (LLC) y la leucemia mieloide crónica (LMC). Cada tipo tiene una progresión y un enfoque de tratamiento diferentes.
La aparición de hematomas en el cuerpo sin motivo aparente es un posible síntoma de leucemia. Se produce debido a la reducción del número de plaquetas sanas, que son responsables de la coagulación de la sangre. Los glóbulos blancos anormales producidos en la leucemia pueden interferir con el funcionamiento normal de las plaquetas, lo que conduce a moretones y sangrado fácil.
Además de los hematomas, otros síntomas comunes de la leucemia incluyen fatiga, debilidad, infecciones frecuentes, inflamación de los ganglios linfáticos, pérdida de peso inexplicable y sudores nocturnos. Es importante tener en cuenta que estos síntomas también pueden estar causados por otras enfermedades, por lo que una evaluación médica adecuada es esencial para un diagnóstico preciso.
El tratamiento de la leucemia depende del tipo y el estadio de la enfermedad. Puede incluir quimioterapia, radioterapia, terapia dirigida, inmunoterapia y trasplante de células madre. La detección precoz y el tratamiento oportuno pueden mejorar los resultados y aumentar las posibilidades de remisión o curación.
Si observa hematomas inexplicables en su cuerpo, es importante que consulte a un profesional sanitario para una evaluación adecuada. Aunque no siempre indiquen leucemia, es crucial descartar cualquier problema de salud subyacente grave y recibir el tratamiento adecuado si es necesario.
Diabetes mellitus
La diabetes mellitus es una enfermedad crónica que afecta a la capacidad del organismo para regular los niveles de azúcar en sangre. Las personas con diabetes mellitus tienen altos niveles de azúcar en sangre, bien porque su organismo no produce suficiente insulina (una hormona que ayuda a regular el azúcar en sangre) o porque sus células no responden adecuadamente a la insulina.
Diabetes de tipo 1
La diabetes de tipo 1, también conocida como diabetes juvenil, es una enfermedad autoinmune en la que el sistema inmunitario del organismo ataca por error y destruye las células productoras de insulina del páncreas. Esto provoca una falta total de producción de insulina y requiere el uso de inyecciones de insulina o de una bomba de insulina para controlar los niveles de azúcar en sangre.
Diabetes de tipo 2
La diabetes de tipo 2 es la forma más común de diabetes y se caracteriza por la resistencia a la insulina, en la que las células del cuerpo no utilizan la insulina de forma eficaz. Esto provoca niveles elevados de azúcar en sangre. La diabetes de tipo 2 suele estar asociada a la obesidad, la mala alimentación y la falta de actividad física, aunque los factores genéticos también influyen.
Ambos tipos de diabetes pueden provocar una serie de complicaciones si no se controlan adecuadamente, como enfermedades cardiovasculares, daño renal, daño nervioso y problemas oculares. En algunos casos, la diabetes no controlada también puede causar hematomas en el cuerpo sin motivo aparente.
Si observa hematomas inexplicables en su cuerpo, es importante que consulte a un profesional sanitario. Aunque los hematomas pueden tener diversas causas, podrían ser signo de un problema subyacente, como una diabetes mal controlada. Un profesional sanitario puede realizar las pruebas necesarias para determinar la causa de los hematomas y proporcionar el tratamiento y las estrategias de control adecuados.
El control de la diabetes implica una combinación de medicación, control periódico de la glucemia, dieta sana, ejercicio regular y revisiones periódicas con profesionales sanitarios. Es importante que colabore estrechamente con su equipo sanitario para desarrollar un plan de control personalizado que se adapte a sus necesidades individuales.
En general, la diabetes mellitus es una enfermedad grave que requiere un tratamiento y unos cuidados continuos. Si se toman medidas para controlar los niveles de azúcar en sangre y se tratan los problemas de salud subyacentes, se puede reducir el riesgo de complicaciones y mantener una buena calidad de vida.
Cuándo es urgente acudir al médico
Si observa hematomas en su cuerpo sin motivo aparente, es importante tomárselo en serio y consultar a un médico. Aunque algunos hematomas pueden ser normales, hay ciertos casos en los que se requiere atención médica inmediata. He aquí algunas situaciones en las que es urgente acudir al médico:
- Hematomas inexplicables y frecuentes: Si aparecen moretones de forma regular sin ninguna explicación plausible, podría ser un signo de una afección médica subyacente. Afecciones como trastornos sanguíneos, enfermedades hepáticas o incluso ciertos tipos de cáncer pueden causar hematomas anormales. Es importante buscar atención médica inmediata para determinar la causa.
- Dolor intenso o hinchazón: Si el hematoma va acompañado de dolor intenso o hinchazón, podría ser indicio de una lesión más grave. Puede tratarse de una fractura, un esguince o una hemorragia interna. En tales casos, es importante buscar atención médica inmediata para evitar complicaciones mayores.
- Moratones fáciles con otros síntomas: Si tiene moretones con facilidad y otros síntomas como mareos, fatiga o pérdida de peso inexplicable, podría ser un signo de una enfermedad subyacente. Esto podría incluir trastornos autoinmunes, deficiencias vitamínicas o incluso ciertos tipos de infecciones. Es necesario consultar a un médico para determinar la causa y recibir el tratamiento adecuado.
- Moratones tras una lesión reciente: Si ha sufrido recientemente una lesión y observa que aparecen nuevos hematomas alrededor de la zona afectada, podría indicar una lesión más grave, como una fractura ósea o un desgarro muscular. Es importante que un profesional sanitario evalúe correctamente estas lesiones para garantizar una curación adecuada.
- Moratones en personas mayores: Las personas mayores son más propensas a sufrir hematomas debido al adelgazamiento de la piel y a la reducción de los niveles de colágeno. Sin embargo, la aparición excesiva e inexplicable de hematomas en las personas mayores puede ser un signo de una enfermedad subyacente, como un trastorno de la coagulación de la sangre o incluso malos tratos. Es fundamental consultar a un médico si se observan hematomas inusuales en una persona mayor.
En conclusión, si tiene moretones inexplicables en el cuerpo, es importante prestar atención a cualquier síntoma adicional y buscar atención médica rápidamente si es necesario. Un médico podrá diagnosticar y tratar cualquier afección subyacente que pueda estar causando los hematomas, garantizando su salud y bienestar generales.
PREGUNTAS FRECUENTES
¿Por qué aparecen a veces hematomas en el cuerpo sin motivo aparente?
Hay varias razones posibles por las que pueden aparecer hematomas en el cuerpo sin motivo aparente. Una causa frecuente es un traumatismo que puede haber sido tan leve u olvidado que no lo recordamos. Otra causa posible es un trastorno hemorrágico, como la hemofilia o la enfermedad de von Willebrand, que afecta a la capacidad de la sangre para coagularse correctamente. Además, ciertos medicamentos, como los anticoagulantes, pueden aumentar el riesgo de hematomas. Por último, las carencias nutricionales, sobre todo de vitamina C, vitamina K o hierro, pueden debilitar los vasos sanguíneos y aumentar la probabilidad de que se produzcan hematomas.
¿Qué es un trastorno hemorrágico y cómo provoca hematomas sin motivo aparente?
Un trastorno hemorrágico es una enfermedad que afecta a la capacidad de la sangre para coagularse correctamente. Cuando se dañan los vasos sanguíneos, el cuerpo normalmente forma un coágulo para detener la hemorragia. Sin embargo, en las personas con trastornos hemorrágicos, este proceso de coagulación está alterado, lo que provoca hemorragias prolongadas y moretones con facilidad. Los hematomas pueden aparecer en el cuerpo sin motivo aparente porque incluso un traumatismo menor, como golpearse con algo o arañarse la piel, puede provocar la rotura de los vasos sanguíneos y sangrar, lo que lleva a la formación de hematomas.
¿Cuáles son algunas de las deficiencias nutricionales más comunes que pueden causar hematomas inexplicables?
Hay varias carencias nutricionales comunes que pueden debilitar los vasos sanguíneos y hacer más probable la aparición de hematomas. Una de ellas es la carencia de vitamina C, ya que esta vitamina es esencial para la producción de colágeno, una proteína que ayuda a fortalecer las paredes de los vasos sanguíneos. Otra carencia frecuente es la de vitamina K, necesaria para la correcta coagulación de la sangre. Sin suficiente vitamina K, los vasos sanguíneos son más propensos a romperse y perder sangre, lo que provoca hematomas. Por último, la carencia de hierro también puede contribuir a la aparición de hematomas, ya que el hierro es necesario para la producción de hemoglobina, una proteína que transporta oxígeno a los tejidos.
¿Pueden los medicamentos provocar la aparición de hematomas en el cuerpo sin motivo aparente?
Sí, algunos medicamentos pueden aumentar el riesgo de hematomas o hacer que aparezcan moratones en el cuerpo sin razón aparente. Un ejemplo son los anticoagulantes, como la warfarina o la aspirina, que ayudan a prevenir la formación de coágulos, pero también facilitan la rotura de los vasos sanguíneos y las hemorragias. Estos medicamentos interfieren en el proceso natural de coagulación de la sangre, por lo que es más probable que se formen hematomas. Si está tomando algún medicamento y experimenta hematomas inexplicables, es importante que consulte con su médico.
¿Existen problemas de salud graves que puedan causar hematomas inexplicables?
Sí, hay varios problemas de salud graves que pueden causar hematomas inexplicables. Un ejemplo es la leucemia, un tipo de cáncer que afecta a la sangre y a la médula ósea. En la leucemia, los glóbulos blancos anormales desplazan a las células sanguíneas sanas, haciendo que el cuerpo sea más propenso a hemorragias y hematomas. Otras enfermedades graves que pueden causar hematomas inexplicables son las hepáticas, las renales y algunos trastornos autoinmunitarios. Si tiene moretones inexplicables, sobre todo si van acompañados de otros síntomas, es importante que acuda al médico para descartar cualquier problema de salud subyacente.
¿Por qué me salen hematomas en el cuerpo sin motivo?
La aparición de hematomas en el cuerpo sin motivo aparente puede ser signo de diversos problemas de salud subyacentes. Puede deberse a una carencia de vitamina C, vitamina K o plaquetas, que son responsables de la coagulación de la sangre. También puede ser un signo de un trastorno sanguíneo como la leucemia o un problema hepático. Si le ocurre esto, es importante que consulte a un médico para que le haga un diagnóstico adecuado.
¿Qué debo hacer si observo hematomas inexplicables en mi cuerpo?
Si observa moratones en su cuerpo sin motivo aparente, es importante tomarlos en serio. Lleve un registro de cuándo y dónde aparecen los hematomas, así como de cualquier síntoma que los acompañe. Concierte una cita con su médico para hablar de sus preocupaciones y obtener un diagnóstico adecuado. Puede que le hagan análisis de sangre u otros exámenes médicos para determinar la causa subyacente de los hematomas.